Avtor:
Gregory Harris
Datum Ustvarjanja:
11 April 2021
Datum Posodobitve:
26 Junij 2024

Vsebina
Namen tega članka je povzeti korake pri uporabi splošne anestezije.
Koraki
 1 Določite klinične ugotovitve. Preglejte anamnezo, fizični pregled in laboratorijske rezultate, da ugotovite klinične vidike bolnika (npr. Omejeno odpiranje ust, hipertenzijo, angino pektoris, bronhialno astmo, anemijo itd.). Pacientovo fizično stanje določite po merilih ASA (American Society of Anesthesiologists). Včasih bosta zadostovala le en ali dva predloga: g. Desai je večinoma zdrav ASA II 81 kg 46-letni moški s kronično anemijo (hematokrit = 0,29) in nadzorovano hipertenzijo (atenolol 25 mg dvakrat na dan), ki je predviden za delno kolektomijo pod splošno anestezijo. Nima alergij in njegov funkcionalni profil je negativen.
1 Določite klinične ugotovitve. Preglejte anamnezo, fizični pregled in laboratorijske rezultate, da ugotovite klinične vidike bolnika (npr. Omejeno odpiranje ust, hipertenzijo, angino pektoris, bronhialno astmo, anemijo itd.). Pacientovo fizično stanje določite po merilih ASA (American Society of Anesthesiologists). Včasih bosta zadostovala le en ali dva predloga: g. Desai je večinoma zdrav ASA II 81 kg 46-letni moški s kronično anemijo (hematokrit = 0,29) in nadzorovano hipertenzijo (atenolol 25 mg dvakrat na dan), ki je predviden za delno kolektomijo pod splošno anestezijo. Nima alergij in njegov funkcionalni profil je negativen.  2 Svetovanje. Poskrbite, da so bila opravljena vsa potrebna posvetovanja (na primer bolniki s sladkorno boleznijo bodo morda potrebovali posvet z endokrinologom; bolniki z miastenijo gravis bodo potrebovali nevrološki posvet). Tukaj je nekaj drugih občasnih situacij, kjer je lahko formalno ali neformalno svetovanje primerno: nedavni miokardni infarkt, zmanjšana funkcija levega prekata (zmanjšan iztisni delež), pljučna hipertenzija, presnovne motnje, kot je huda hiperkalemija, nenadzorovana huda hipertenzija, mitralna ali aortna stenoza, feokromocitom, koagulopatija, sum na težave z dihalnimi potmi
2 Svetovanje. Poskrbite, da so bila opravljena vsa potrebna posvetovanja (na primer bolniki s sladkorno boleznijo bodo morda potrebovali posvet z endokrinologom; bolniki z miastenijo gravis bodo potrebovali nevrološki posvet). Tukaj je nekaj drugih občasnih situacij, kjer je lahko formalno ali neformalno svetovanje primerno: nedavni miokardni infarkt, zmanjšana funkcija levega prekata (zmanjšan iztisni delež), pljučna hipertenzija, presnovne motnje, kot je huda hiperkalemija, nenadzorovana huda hipertenzija, mitralna ali aortna stenoza, feokromocitom, koagulopatija, sum na težave z dihalnimi potmi  3 Ocena dihalnih poti. S sistemom Mallampati ocenite bolnikove dihalne poti in preglejte bolnikovo orofarinks. Upoštevajte tudi druga merila (stopnja odpiranja ust, nagib in razširitev glave, velikost čeljusti, "mandibularni prostor"). Pozorno si oglejte morebitne ohlapne, lažne ali polnjene zobe. Bolnike s slabimi zobmi opozorite, da intubacija nosi tveganje razpokanja ali izpadanja zob.Ugotovite, ali so potrebne posebne tehnike obvladovanja dihalnih poti (npr. Uporaba video laringoskopa, drsnika, bullardovega laringoskopa ali nežna intubacija z uporabo fiberoptičnega bronhoskopa).
3 Ocena dihalnih poti. S sistemom Mallampati ocenite bolnikove dihalne poti in preglejte bolnikovo orofarinks. Upoštevajte tudi druga merila (stopnja odpiranja ust, nagib in razširitev glave, velikost čeljusti, "mandibularni prostor"). Pozorno si oglejte morebitne ohlapne, lažne ali polnjene zobe. Bolnike s slabimi zobmi opozorite, da intubacija nosi tveganje razpokanja ali izpadanja zob.Ugotovite, ali so potrebne posebne tehnike obvladovanja dihalnih poti (npr. Uporaba video laringoskopa, drsnika, bullardovega laringoskopa ali nežna intubacija z uporabo fiberoptičnega bronhoskopa).  4 Sporazum. Prepričajte se, da je soglasje za transakcijo pridobljeno ter da je pravilno podpisano in datirano. Bolniki, ki ne morejo dati rutinskega soglasja, zahtevajo posebno obravnavo: bolniki v komi, otroci, bolniki v psihiatričnih bolnišnicah itd. Nekateri centri zahtevajo ločeno soglasje za anestezijo in transfuzijo krvi. Osrednji del pravilnega dogovora je, da se pacient zaveda vseh možnosti ter njihovih koristi in tveganj. Pacient ni dovolj, da se preprosto strinja in podpiše vse predlagane dokumente.
4 Sporazum. Prepričajte se, da je soglasje za transakcijo pridobljeno ter da je pravilno podpisano in datirano. Bolniki, ki ne morejo dati rutinskega soglasja, zahtevajo posebno obravnavo: bolniki v komi, otroci, bolniki v psihiatričnih bolnišnicah itd. Nekateri centri zahtevajo ločeno soglasje za anestezijo in transfuzijo krvi. Osrednji del pravilnega dogovora je, da se pacient zaveda vseh možnosti ter njihovih koristi in tveganj. Pacient ni dovolj, da se preprosto strinja in podpiše vse predlagane dokumente.  5 Načrtovanje krvnih pripravkov. Zagotovite, da so na voljo vsi potrebni krvni proizvodi (eritrociti, trombociti, plazma v pločevinkah, sveže zamrznjena plazma, krioprecipitat, odvisno od klinične situacije). Večina majhnih kirurških primerov ima krvne preiskave za "tipkanje in pregledovanje" krvne skupine in pregled protiteles ABO / Rh, kar lahko oteži tipiziranje krvi. Skupina in vrsta: V velikih kirurških primerih je pogosto več krvnih enot (običajno so rdeče krvne celice posebej testirane za pacienta in so bolj ali manj na voljo takoj (npr. 4 pakiranja rdečih krvnih celic za srčne bolnike v hladilniku v operacijski dvorani).
5 Načrtovanje krvnih pripravkov. Zagotovite, da so na voljo vsi potrebni krvni proizvodi (eritrociti, trombociti, plazma v pločevinkah, sveže zamrznjena plazma, krioprecipitat, odvisno od klinične situacije). Večina majhnih kirurških primerov ima krvne preiskave za "tipkanje in pregledovanje" krvne skupine in pregled protiteles ABO / Rh, kar lahko oteži tipiziranje krvi. Skupina in vrsta: V velikih kirurških primerih je pogosto več krvnih enot (običajno so rdeče krvne celice posebej testirane za pacienta in so bolj ali manj na voljo takoj (npr. 4 pakiranja rdečih krvnih celic za srčne bolnike v hladilniku v operacijski dvorani).  6 Preprečevanje aspiracije. Poskrbite, da bolnik v določenem časovnem obdobju ni imel ničesar v ustih ("nič peroralno"), tj. zagotoviti, da ima bolnik prazen želodec (Bolniki z nepraznim želodcem bodo morda potrebovali hitro zaporedje indukcije, skrbno intubacijo ali uporabo lokalne ali regionalne anestezije, da zmanjšajo možnost regurgitacije in aspiracije). Pred operacijo so lahko primerna farmakološka sredstva za zmanjšanje volumna želodca in / ali kislosti, na primer peroralni antacid brez delcev (natrijev citrat 0,3 molarja 30 ml peroralno pred uvedbo anestezije) ali sredstva, kot so cimetidin, ranitidin ali famotidin (Pepcid ) ...
6 Preprečevanje aspiracije. Poskrbite, da bolnik v določenem časovnem obdobju ni imel ničesar v ustih ("nič peroralno"), tj. zagotoviti, da ima bolnik prazen želodec (Bolniki z nepraznim želodcem bodo morda potrebovali hitro zaporedje indukcije, skrbno intubacijo ali uporabo lokalne ali regionalne anestezije, da zmanjšajo možnost regurgitacije in aspiracije). Pred operacijo so lahko primerna farmakološka sredstva za zmanjšanje volumna želodca in / ali kislosti, na primer peroralni antacid brez delcev (natrijev citrat 0,3 molarja 30 ml peroralno pred uvedbo anestezije) ali sredstva, kot so cimetidin, ranitidin ali famotidin (Pepcid ) ...  7 Določite način spremljanja potreb. Vsi bolniki na operaciji so podvrženi naslednjemu rutinskemu nadzoru: Neinvazivno spremljanje krvnega tlaka (ročno ali samodejno), spremljanje tlaka v dihalnih poteh / deaktiviranje alarma, EKG, nevrostimulator, pulzni oksimeter, urometer (če je nameščen Foleyjev kateter), nadzor dihalnih poti, plin analizator (vključno z analizatorjem kisika in kapnogrami), telesno temperaturo. Poleg tega sta zelo zaželena spirometrija (dihalni volumen / minutni volumen) in analizatorji sredstev (% izoflurana,% dušikovega oksida itd.). Telesno temperaturo lahko merimo v pazduhi, nazofarinksu, požiralniku ali danki.
7 Določite način spremljanja potreb. Vsi bolniki na operaciji so podvrženi naslednjemu rutinskemu nadzoru: Neinvazivno spremljanje krvnega tlaka (ročno ali samodejno), spremljanje tlaka v dihalnih poteh / deaktiviranje alarma, EKG, nevrostimulator, pulzni oksimeter, urometer (če je nameščen Foleyjev kateter), nadzor dihalnih poti, plin analizator (vključno z analizatorjem kisika in kapnogrami), telesno temperaturo. Poleg tega sta zelo zaželena spirometrija (dihalni volumen / minutni volumen) in analizatorji sredstev (% izoflurana,% dušikovega oksida itd.). Telesno temperaturo lahko merimo v pazduhi, nazofarinksu, požiralniku ali danki.  8 Določite posebne potrebe po spremljanju CVP (centralni venski tlak) PA (pljučna arterija). Ugotovite, ali so potrebni posebni monitorji (arterijska linija, linije CVP, linija PA itd.). Arterijske linije omogočajo spremljanje krvnega tlaka pri vsakem srčnem utripu, nadzor nad plinom arterijske krvi in enostaven dostop do krvi za teste. Linija CVP je uporabna za ocenjevanje tlaka srčnega polnjenja na desni strani. Linije PA so uporabne za merjenje srčnega utripa ali kadar desnostranski tlak polnjenja srca ne odraža dogajanja na levi strani. Meritve PA katetrov: (1) CVP oblika (2) PA valovna oblika (3) PCWP ("klinasti tlak") (4) Srčni izhod (5) Desnostranski upor (PVR-pljučni žilni upor) (6) Levostranski upor (SVR) - sistem žilnega upora) (7) temperatura PA.Raziskave potencialnega potenciala so včasih koristne za spremljanje možganov in hrbtenjače med nevrokirurškimi in ortopedskimi posegi.
8 Določite posebne potrebe po spremljanju CVP (centralni venski tlak) PA (pljučna arterija). Ugotovite, ali so potrebni posebni monitorji (arterijska linija, linije CVP, linija PA itd.). Arterijske linije omogočajo spremljanje krvnega tlaka pri vsakem srčnem utripu, nadzor nad plinom arterijske krvi in enostaven dostop do krvi za teste. Linija CVP je uporabna za ocenjevanje tlaka srčnega polnjenja na desni strani. Linije PA so uporabne za merjenje srčnega utripa ali kadar desnostranski tlak polnjenja srca ne odraža dogajanja na levi strani. Meritve PA katetrov: (1) CVP oblika (2) PA valovna oblika (3) PCWP ("klinasti tlak") (4) Srčni izhod (5) Desnostranski upor (PVR-pljučni žilni upor) (6) Levostranski upor (SVR) - sistem žilnega upora) (7) temperatura PA.Raziskave potencialnega potenciala so včasih koristne za spremljanje možganov in hrbtenjače med nevrokirurškimi in ortopedskimi posegi.  9 Predmedikacija. Po potrebi naročite predoperativne sedacije, sušila, antacide, zaviralce H2 ali druga zdravila. Na primer: Premedikacija naročil - Predoperativna sedacija - diazepam 10 mg peroralno s požirkom vode 90 minut peroralno; midazolam 1 mg intravensko v čakalnici na zahtevo pacienta; morfij 10 mg / trilafon (perfenazin) 2,5 mg IM peroralno (težji). Sušilno sredstvo (npr. Pred natančno intubacijo) glikopirolat 0,4 mg IM samo peroralno. Zmanjšanje kislosti želodca (na primer pri bolnikih z aspiracijskim tveganjem) - 150 mg ranitidina peroralno zvečer pred operacijo in spet ponoči; Srčna profilaksa (npr. Mitralna stenoza) - antibiotiki AHA (American Heart Association)
9 Predmedikacija. Po potrebi naročite predoperativne sedacije, sušila, antacide, zaviralce H2 ali druga zdravila. Na primer: Premedikacija naročil - Predoperativna sedacija - diazepam 10 mg peroralno s požirkom vode 90 minut peroralno; midazolam 1 mg intravensko v čakalnici na zahtevo pacienta; morfij 10 mg / trilafon (perfenazin) 2,5 mg IM peroralno (težji). Sušilno sredstvo (npr. Pred natančno intubacijo) glikopirolat 0,4 mg IM samo peroralno. Zmanjšanje kislosti želodca (na primer pri bolnikih z aspiracijskim tveganjem) - 150 mg ranitidina peroralno zvečer pred operacijo in spet ponoči; Srčna profilaksa (npr. Mitralna stenoza) - antibiotiki AHA (American Heart Association)  10 Intravenski dostop. Začnite intravensko (IV) injekcijo iz katetra ustrezne velikosti v roko ali podlaket (najprej uporabite lokalno anestezijo za velik IV kateter.) V večini primerov je intravenski kateter 20, 18 ali 16 povezan z vrečko s fiziološko raztopino Običajno se uporablja (0,9%) ali Ringerjeva raztopina z laktacijo. Velika velikost 14 se pogosto uporablja pri srčnih in drugih velikih primerih ali kadar obstaja skrb, da je bolnik hipovolemičen. V nekaterih primerih (npr. Travma) bo potreben več kot en intravenski kateter ali pa bo potrebna toplejša tekočina, da se izognete hipotermiji. V drugih primerih se skozi osrednjo črto vstavi intravenski kateter, kot v liniji, ki se nahaja v notranji vratni veni, zunanji vratni veni ali subklavijski veni.
10 Intravenski dostop. Začnite intravensko (IV) injekcijo iz katetra ustrezne velikosti v roko ali podlaket (najprej uporabite lokalno anestezijo za velik IV kateter.) V večini primerov je intravenski kateter 20, 18 ali 16 povezan z vrečko s fiziološko raztopino Običajno se uporablja (0,9%) ali Ringerjeva raztopina z laktacijo. Velika velikost 14 se pogosto uporablja pri srčnih in drugih velikih primerih ali kadar obstaja skrb, da je bolnik hipovolemičen. V nekaterih primerih (npr. Travma) bo potreben več kot en intravenski kateter ali pa bo potrebna toplejša tekočina, da se izognete hipotermiji. V drugih primerih se skozi osrednjo črto vstavi intravenski kateter, kot v liniji, ki se nahaja v notranji vratni veni, zunanji vratni veni ali subklavijski veni.  11 Priprava opreme. PREVERJANJE ODGOVOROV (SAMO OSNOVNE TOČKE - GLEJ CELOTNI SEZNAM): Koncentrator kisika, merilnik pretoka kisika, koncentrator dušika, merilnik pretoka dušika, preverite jeklenko s kisikom, preverite puščanje, preverite uparjalnik, preverite ventilator. PREVERJANJE DIHALNE OPREME: sesanje, kisik, laringoskop, endotrahealna cev, endotrahealna sonda "konča".
11 Priprava opreme. PREVERJANJE ODGOVOROV (SAMO OSNOVNE TOČKE - GLEJ CELOTNI SEZNAM): Koncentrator kisika, merilnik pretoka kisika, koncentrator dušika, merilnik pretoka dušika, preverite jeklenko s kisikom, preverite puščanje, preverite uparjalnik, preverite ventilator. PREVERJANJE DIHALNE OPREME: sesanje, kisik, laringoskop, endotrahealna cev, endotrahealna sonda "konča".  12 Priprava zdravil. Pripravite zdravila v označenih brizgah. Primeri: tiopental, propofol, fentanil, midazolam, sukcinilholin, rokuronij. Vsa ta zdravila ne bodo potrebna v vsakem primeru (na primer običajno je potrebna le ena indukcija sredstva).
12 Priprava zdravil. Pripravite zdravila v označenih brizgah. Primeri: tiopental, propofol, fentanil, midazolam, sukcinilholin, rokuronij. Vsa ta zdravila ne bodo potrebna v vsakem primeru (na primer običajno je potrebna le ena indukcija sredstva).  13 Priprava zdravila za nujno medicino: atropin, efedrin, fenilefrin, nitroglicerin, esmolol. V primerih z nizkim tveganjem ne potrebujete nobenega od teh zdravil, da bi bili takoj pripravljeni. V primerih z visokim tveganjem bodo morda potrebni tudi dopamin, epinefrin, norepinefrin in druga zdravila.
13 Priprava zdravila za nujno medicino: atropin, efedrin, fenilefrin, nitroglicerin, esmolol. V primerih z nizkim tveganjem ne potrebujete nobenega od teh zdravil, da bi bili takoj pripravljeni. V primerih z visokim tveganjem bodo morda potrebni tudi dopamin, epinefrin, norepinefrin in druga zdravila.  14 Monitorja pritrdite na pacienta. Pred indukcijo splošne anestezije priključite EKG, tonometer in pulzni oksimeter ter izmerite osnovne vitalne znake. Pred uvedbo zdravila je treba preskusiti tudi intravenske katetre. Po indukciji / intubaciji je treba pritrditi kapnograf, merilnike tlaka v dihalnih poteh, živčno -mišične blokade in temperaturno sondo. Morda bodo potrebni tudi namenski monitorji (CVP, arterijska linija, inducirani potenciali, prsni doppler).
14 Monitorja pritrdite na pacienta. Pred indukcijo splošne anestezije priključite EKG, tonometer in pulzni oksimeter ter izmerite osnovne vitalne znake. Pred uvedbo zdravila je treba preskusiti tudi intravenske katetre. Po indukciji / intubaciji je treba pritrditi kapnograf, merilnike tlaka v dihalnih poteh, živčno -mišične blokade in temperaturno sondo. Morda bodo potrebni tudi namenski monitorji (CVP, arterijska linija, inducirani potenciali, prsni doppler).  15 Dajte pripravke pred vstopom. Rocuronium 3 do 5 mg IV se lahko daje za preprečevanje fascikulacije (ki ji sledi mialgija) iz sukcinilholina (hitro delujočega, ultra kratkega delovanja, intravenskega depolarizirajočega mišičnega relaksanta, ki se uporablja predvsem za intubacijo). Majhni odmerki midazolama (npr. 1-2 mg IV) in / ali fentanila (npr. 50-100 mcg IV) se lahko dajo za "gladko" indukcijo. Večji odmerki so lahko primerni, če so načrtovani manjši odmerki tiopentala ali propofoala kot običajno (npr. Pri srčnih bolnikih).Hemodinamična "prilagoditev" z nitroglicerinom ali esmololom pred začetkom bo morda potrebna pri bolnikih s hipertenzijo ali bolnikih s koronarno boleznijo srca.
15 Dajte pripravke pred vstopom. Rocuronium 3 do 5 mg IV se lahko daje za preprečevanje fascikulacije (ki ji sledi mialgija) iz sukcinilholina (hitro delujočega, ultra kratkega delovanja, intravenskega depolarizirajočega mišičnega relaksanta, ki se uporablja predvsem za intubacijo). Majhni odmerki midazolama (npr. 1-2 mg IV) in / ali fentanila (npr. 50-100 mcg IV) se lahko dajo za "gladko" indukcijo. Večji odmerki so lahko primerni, če so načrtovani manjši odmerki tiopentala ali propofoala kot običajno (npr. Pri srčnih bolnikih).Hemodinamična "prilagoditev" z nitroglicerinom ali esmololom pred začetkom bo morda potrebna pri bolnikih s hipertenzijo ali bolnikih s koronarno boleznijo srca.  16 Uvedba splošne anestezije. Pacientu povejte, da bo zaspal. Izmerite svoje osnovne vitalne znake. Uporaba tiopentala (npr. 3-5 mg / kg), propofola (npr. 2-3 mg / kg) ali drugih intravenskih zdravil bo bolnika onesvestila. (Razmislite o uporabi etomidata ali ketamina za bolnike s hipovolemijo. Razmislite o uporabi fentanila ali sufentanila kot primarnega povzročitelja za srčne primere. Uporaba indukcije z inhalacijo z močnim sredstvom, kot je sevofluran, bo prav tako delovala, vendar veliko manj priljubljena pri odraslih.)
16 Uvedba splošne anestezije. Pacientu povejte, da bo zaspal. Izmerite svoje osnovne vitalne znake. Uporaba tiopentala (npr. 3-5 mg / kg), propofola (npr. 2-3 mg / kg) ali drugih intravenskih zdravil bo bolnika onesvestila. (Razmislite o uporabi etomidata ali ketamina za bolnike s hipovolemijo. Razmislite o uporabi fentanila ali sufentanila kot primarnega povzročitelja za srčne primere. Uporaba indukcije z inhalacijo z močnim sredstvom, kot je sevofluran, bo prav tako delovala, vendar veliko manj priljubljena pri odraslih.)  17 Zagotovite sprostitev mišic (po tem, ko bolnika lahko prezračite z masko, če dobite odmerek nedepolarizirajočega živčno-mišičnega blokatorja in bolnika ni mogoče prezračiti z masko, bodo morda potrebni nujni ukrepi, kot je traheostomija, za oživitev potrpežljiv). Ko bolnik izgubi zavest, kar dokazuje izguba refleksa vek, uporabite depolarizirajoč mišični relaksant, kot je sukcinilholin, ali nedepolarizirajoče sredstvo, kot sta rokuronij ali vekuronij, da ohranite pacienta, da olajšate endotrahealno intubacijo. Sukcinilholin je v tem primeru priljubljen zaradi hitrega začetka in konca izpostavljenosti (kratek čas učinka), vendar mnogi zdravniki nikoli ne uporabljajo redno sukcinilholina zaradi njegovih včasih usodnih stranskih učinkov, povezanih s hiperkalemijo, in ker lahko povzroči malignost pri dovzetnih bolnikih. . Učinke mišičnih relaksantov je mogoče nadzorovati z uporabo živčnega stimulatorja ("spremljanje trzanja"), pa tudi z opazovanjem neželenih gibov pacienta. (Ta korak ni potreben, če se uporablja maska ali grla ali če je intubiran bolnik buden.)
17 Zagotovite sprostitev mišic (po tem, ko bolnika lahko prezračite z masko, če dobite odmerek nedepolarizirajočega živčno-mišičnega blokatorja in bolnika ni mogoče prezračiti z masko, bodo morda potrebni nujni ukrepi, kot je traheostomija, za oživitev potrpežljiv). Ko bolnik izgubi zavest, kar dokazuje izguba refleksa vek, uporabite depolarizirajoč mišični relaksant, kot je sukcinilholin, ali nedepolarizirajoče sredstvo, kot sta rokuronij ali vekuronij, da ohranite pacienta, da olajšate endotrahealno intubacijo. Sukcinilholin je v tem primeru priljubljen zaradi hitrega začetka in konca izpostavljenosti (kratek čas učinka), vendar mnogi zdravniki nikoli ne uporabljajo redno sukcinilholina zaradi njegovih včasih usodnih stranskih učinkov, povezanih s hiperkalemijo, in ker lahko povzroči malignost pri dovzetnih bolnikih. . Učinke mišičnih relaksantov je mogoče nadzorovati z uporabo živčnega stimulatorja ("spremljanje trzanja"), pa tudi z opazovanjem neželenih gibov pacienta. (Ta korak ni potreben, če se uporablja maska ali grla ali če je intubiran bolnik buden.)  18 Intubirajte bolnika (zaščitite dihalne poti). Z levo roko v rokavici vstavite laringoskop, da si ogledate epiglotis in glasilke, nato pa z desno roko skozi umaknjene glasilke vstavite endotrahealno cev (ETT). Običajno bi morala biti endotrahealna cev od ustnic približno 21 cm za ženske in 23 cm za moške. Napihnite manšeto endotrahealne cevi s 25 cm H2O, da vzpostavite tesnjenje (običajno zadostuje približno 5 ml zraka), nato pa endotrahealno cev priključite na pacientov dihalni krog. S stetoskopom preverite konstantnost dovoda zraka in pravilnost pojavljenih kapnogramov. (Če uporabljate masko grla dihalnih poti, jo vstavite brez laringoskopa.)
18 Intubirajte bolnika (zaščitite dihalne poti). Z levo roko v rokavici vstavite laringoskop, da si ogledate epiglotis in glasilke, nato pa z desno roko skozi umaknjene glasilke vstavite endotrahealno cev (ETT). Običajno bi morala biti endotrahealna cev od ustnic približno 21 cm za ženske in 23 cm za moške. Napihnite manšeto endotrahealne cevi s 25 cm H2O, da vzpostavite tesnjenje (običajno zadostuje približno 5 ml zraka), nato pa endotrahealno cev priključite na pacientov dihalni krog. S stetoskopom preverite konstantnost dovoda zraka in pravilnost pojavljenih kapnogramov. (Če uporabljate masko grla dihalnih poti, jo vstavite brez laringoskopa.) 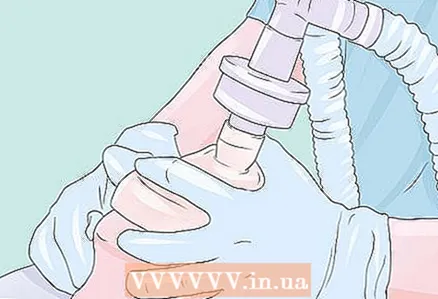 19 Prezračite bolnika. Čeprav je v mnogih primerih to mogoče storiti s pacientovim spontanim dihanjem "dihaj sam", je v vseh primerih z uporabo mišičnih relaksantov v tem času potrebno umetno prezračevanje pljuč. REDOVNE NASTAVITVE PREZRAČEVANJA: volumen dihanja 8-10 ml / kg. Hitrost dihanja 8-12 / min. Koncentracija kisika 30%. OPOMBA: Pri normalnih primerih si prizadevajte za parcialni tlak ogljikovega dioksida PCO2 35-40 mmHg in pri nekaterih bolnikih s povišanim intrakranialnim tlakom 28-32 mmHg. Prepričajte se, da so vsi alarmi povezani s prezračevanjem (apneja, visok tlak v dihalnih poteh itd.) Vklopljeni in pravilno nastavljeni.
19 Prezračite bolnika. Čeprav je v mnogih primerih to mogoče storiti s pacientovim spontanim dihanjem "dihaj sam", je v vseh primerih z uporabo mišičnih relaksantov v tem času potrebno umetno prezračevanje pljuč. REDOVNE NASTAVITVE PREZRAČEVANJA: volumen dihanja 8-10 ml / kg. Hitrost dihanja 8-12 / min. Koncentracija kisika 30%. OPOMBA: Pri normalnih primerih si prizadevajte za parcialni tlak ogljikovega dioksida PCO2 35-40 mmHg in pri nekaterih bolnikih s povišanim intrakranialnim tlakom 28-32 mmHg. Prepričajte se, da so vsi alarmi povezani s prezračevanjem (apneja, visok tlak v dihalnih poteh itd.) Vklopljeni in pravilno nastavljeni.  20 Poglejte oksigenacijo. Zrak v zaprtih prostorih vsebuje 21% kisika. Pod anestezijo bolniki dobijo najmanj 30 odstotkov kisika (izjema: bolniki z rakom, ki so jemali bleomicin, prejmejo le 21 odstotkov kisika, da zmanjšajo verjetnost zastrupitve s kisikom).Bolniki s hudo dihalno stisko (kot je sindrom akutne dihalne stiske) bodo morda potrebovali 100 -odstotni kisik z agresivnim PEEP (pozitiven konec izdihavalnega tlaka). Prizadevajte si za odčitavanje pulznega oksimetra (nasičenost arterijskega kisika) nad 95%. Padec arterijske oksigenacije je pogosto posledica intubacije cevi v desni bronhus - v vseh takih primerih preverite enako oskrbo z zrakom.
20 Poglejte oksigenacijo. Zrak v zaprtih prostorih vsebuje 21% kisika. Pod anestezijo bolniki dobijo najmanj 30 odstotkov kisika (izjema: bolniki z rakom, ki so jemali bleomicin, prejmejo le 21 odstotkov kisika, da zmanjšajo verjetnost zastrupitve s kisikom).Bolniki s hudo dihalno stisko (kot je sindrom akutne dihalne stiske) bodo morda potrebovali 100 -odstotni kisik z agresivnim PEEP (pozitiven konec izdihavalnega tlaka). Prizadevajte si za odčitavanje pulznega oksimetra (nasičenost arterijskega kisika) nad 95%. Padec arterijske oksigenacije je pogosto posledica intubacije cevi v desni bronhus - v vseh takih primerih preverite enako oskrbo z zrakom.  21 Izračunajte inhalacijsko anestezijo. Anestezijo vzdržujte s 70% dušikovega oksida (N2O), 30% kisika in močnim inhalacijskim sredstvom, kot je izofluran (npr. 1%). Z uporabo meritev krvnega tlaka, srčnega utripa in drugih globin anestezije prilagodite zahtevano koncentracijo inhalacijskega reagenta (ali povečajte količino intravenskih sredstev, kot sta fentanil ali propofol). Druge hlapne snovi, ki se uporabljajo v splošni anesteziji, vključujejo sevofluran, desfluran ali halotan. V nekaterih državah se eter še vedno uporablja.
21 Izračunajte inhalacijsko anestezijo. Anestezijo vzdržujte s 70% dušikovega oksida (N2O), 30% kisika in močnim inhalacijskim sredstvom, kot je izofluran (npr. 1%). Z uporabo meritev krvnega tlaka, srčnega utripa in drugih globin anestezije prilagodite zahtevano koncentracijo inhalacijskega reagenta (ali povečajte količino intravenskih sredstev, kot sta fentanil ali propofol). Druge hlapne snovi, ki se uporabljajo v splošni anesteziji, vključujejo sevofluran, desfluran ali halotan. V nekaterih državah se eter še vedno uporablja.  22 Dodajte intravensko anestezijo. Po potrebi dodajte fentanil, midazolam, propofol in druge anestetike glede na vašo klinično presojo o globini anestezije. Dodatki fentanila (50-100 mcg) bodo pomagali ohraniti analgezijo. Nekateri zdravniki imajo raje intravensko tehniko kot vse - popolno intravensko anestezijo ali splošno intravensko anestezijo. To je lahko koristno za bolnike s predispozicijo za maligno hipertermijo (ki jih sukcinilholin ali močni inhalatorji, kot so desfluran, sevofluran ali izofluran) ne morejo zagotoviti.
22 Dodajte intravensko anestezijo. Po potrebi dodajte fentanil, midazolam, propofol in druge anestetike glede na vašo klinično presojo o globini anestezije. Dodatki fentanila (50-100 mcg) bodo pomagali ohraniti analgezijo. Nekateri zdravniki imajo raje intravensko tehniko kot vse - popolno intravensko anestezijo ali splošno intravensko anestezijo. To je lahko koristno za bolnike s predispozicijo za maligno hipertermijo (ki jih sukcinilholin ali močni inhalatorji, kot so desfluran, sevofluran ali izofluran) ne morejo zagotoviti.  23 Dodajte mišične relaksante. Sprostitev mišic je bistvena za abdominalno kirurgijo in številne druge klinične situacije. Z uporabo monitorja živčno -mišičnih blokov po potrebi dodajte mišične relaksante. (Stopnja živčno-mišične blokade se oceni s pregledom vzorca gibanja prstov, ko ulnarni živec stimulira električna serija štirih visokonapetostnih razelektritev v intervalih 500 milisekund drug od drugega.) Ne pozabite, da vsi primeri ne zahtevajo mišic sprostitev in da je treba vse bolnike, ki prejemajo mišične relaksante, mehansko prezračevati.
23 Dodajte mišične relaksante. Sprostitev mišic je bistvena za abdominalno kirurgijo in številne druge klinične situacije. Z uporabo monitorja živčno -mišičnih blokov po potrebi dodajte mišične relaksante. (Stopnja živčno-mišične blokade se oceni s pregledom vzorca gibanja prstov, ko ulnarni živec stimulira električna serija štirih visokonapetostnih razelektritev v intervalih 500 milisekund drug od drugega.) Ne pozabite, da vsi primeri ne zahtevajo mišic sprostitev in da je treba vse bolnike, ki prejemajo mišične relaksante, mehansko prezračevati.  24 Nadzor tekočine. Preverite ustrezen hematokrit, koagulacijo, intravaskularni volumen in izločanje urina tako, da dajete ustrezno intravensko tekočino in krvne pripravke. V večini primerov infundirajte intravensko fiziološko raztopino ali Ringerjevo raztopino, da se začne pri 250 ml / uro, nato pa prilagodite, da dosežete naslednje cilje: [1] V prvih dveh urah nadomestite pomanjkanje tekočine pred operacijo (na primer »nič na usta« zadrževanje tekočine 8 ur x 125 ml je treba hraniti "nič v ustih" 1000 ml na uro, da se daje v prvih 2 urah) [2] uro (na primer 2 za popravilo karpalnega kanala, 5 za holecistektomijo, 10 za operacija črevesja) [3] Ohranjanje izločanja urina nad 50 ml / h ali od 0,5 do 1,0 ml / kg / h [4] Ohranjanje hematokrita na varnem območju (nad 0,24 za vse; pri ali nad 0,3 za izbrane bolnike v nevarnosti).
24 Nadzor tekočine. Preverite ustrezen hematokrit, koagulacijo, intravaskularni volumen in izločanje urina tako, da dajete ustrezno intravensko tekočino in krvne pripravke. V večini primerov infundirajte intravensko fiziološko raztopino ali Ringerjevo raztopino, da se začne pri 250 ml / uro, nato pa prilagodite, da dosežete naslednje cilje: [1] V prvih dveh urah nadomestite pomanjkanje tekočine pred operacijo (na primer »nič na usta« zadrževanje tekočine 8 ur x 125 ml je treba hraniti "nič v ustih" 1000 ml na uro, da se daje v prvih 2 urah) [2] uro (na primer 2 za popravilo karpalnega kanala, 5 za holecistektomijo, 10 za operacija črevesja) [3] Ohranjanje izločanja urina nad 50 ml / h ali od 0,5 do 1,0 ml / kg / h [4] Ohranjanje hematokrita na varnem območju (nad 0,24 za vse; pri ali nad 0,3 za izbrane bolnike v nevarnosti).  25 Spremljajte globino anestezije. Nenamerna intraoperativna zavest med operacijo je redka, vendar je za pacienta prava tragedija in lahko povzroči PTSP. To se lahko zgodi, ko je uparjalnik pomotoma izpraznjen ali pa pride do druge težave (na primer odpoved infuzijske črpalke). Ne pozabite, da ko se kirurški bolniki zbudijo, ne morejo pokazati telesne bolečine, če so paralizirani z mišičnimi relaksanti. S klinično presojo zagotovite, da je bolnik nezavesten.To je več umetnost kot znanost, vendar upošteva avtonomne sklepe, kot sta krvni tlak in srčni utrip ter število do zdaj uporabljenih zdravil. Uporaba močnega inhalacijskega sredstva, kot je fluoriran eter, bo še posebej povzročila nezavest. Spremljanje BIS (spremljanje bispektralnega indeksa) pogosto deluje kot anestezijski nadzor globine.
25 Spremljajte globino anestezije. Nenamerna intraoperativna zavest med operacijo je redka, vendar je za pacienta prava tragedija in lahko povzroči PTSP. To se lahko zgodi, ko je uparjalnik pomotoma izpraznjen ali pa pride do druge težave (na primer odpoved infuzijske črpalke). Ne pozabite, da ko se kirurški bolniki zbudijo, ne morejo pokazati telesne bolečine, če so paralizirani z mišičnimi relaksanti. S klinično presojo zagotovite, da je bolnik nezavesten.To je več umetnost kot znanost, vendar upošteva avtonomne sklepe, kot sta krvni tlak in srčni utrip ter število do zdaj uporabljenih zdravil. Uporaba močnega inhalacijskega sredstva, kot je fluoriran eter, bo še posebej povzročila nezavest. Spremljanje BIS (spremljanje bispektralnega indeksa) pogosto deluje kot anestezijski nadzor globine.  26 Preprečite hipotermijo. Perioperativna hipotermija je lahko pri nekaterih bolnikih resen problem. Na primer, bolniki, ki po operaciji trepetajo v sobi za okrevanje, porabijo presežek kisika in lahko "povečajo obremenitev srca" (pri bolnikih s koronarno arterijsko boleznijo povzročijo miokardno ishemijo). Ohranite temperaturo nad 35 stopinj Celzija s tekočinskimi grelniki, uporabite grelnike zraka ali pa preprosto ogrejte prostor. Izmerite aksilarno, rektalno ali orofaringealno temperaturo, da ugotovite stopnjo hipotermije. Nadzor temperature pomaga tudi pri odkrivanju pojava maligne hipertermije (hipermetabolični sindrom).
26 Preprečite hipotermijo. Perioperativna hipotermija je lahko pri nekaterih bolnikih resen problem. Na primer, bolniki, ki po operaciji trepetajo v sobi za okrevanje, porabijo presežek kisika in lahko "povečajo obremenitev srca" (pri bolnikih s koronarno arterijsko boleznijo povzročijo miokardno ishemijo). Ohranite temperaturo nad 35 stopinj Celzija s tekočinskimi grelniki, uporabite grelnike zraka ali pa preprosto ogrejte prostor. Izmerite aksilarno, rektalno ali orofaringealno temperaturo, da ugotovite stopnjo hipotermije. Nadzor temperature pomaga tudi pri odkrivanju pojava maligne hipertermije (hipermetabolični sindrom).  27 Izredne okoliščine. Ko se operacija bliža koncu, prenehajte z dajanjem anestetikov in odpravite kakršno koli živčno -mišično blokado (npr. Neostigmin 2,5 do 5 mg IV z 1,2 mg atropina ali 0,4 mg IV glikopirolata). Neostigmin se nikoli ne daje sam (ali pa bo vaš bolnik imel hudo bradikardijo ali srčni zastoj). Uporabite monitor živčno -mišične blokade (nevrostimulator), da se vsa mišična sprostitev dobro obnovi. Dovolite, da se spontano prezračevanje nadaljuje. Vizualno in s kapnografom preverite vzorec dihanja. Počakajte na vrnitev zavesti.
27 Izredne okoliščine. Ko se operacija bliža koncu, prenehajte z dajanjem anestetikov in odpravite kakršno koli živčno -mišično blokado (npr. Neostigmin 2,5 do 5 mg IV z 1,2 mg atropina ali 0,4 mg IV glikopirolata). Neostigmin se nikoli ne daje sam (ali pa bo vaš bolnik imel hudo bradikardijo ali srčni zastoj). Uporabite monitor živčno -mišične blokade (nevrostimulator), da se vsa mišična sprostitev dobro obnovi. Dovolite, da se spontano prezračevanje nadaljuje. Vizualno in s kapnografom preverite vzorec dihanja. Počakajte na vrnitev zavesti.  28 Ekstubacija. Takoj, ko se bolnik zbudi in začne ubogati ukaze, odstranite sesalnik z velikim nosom iz orofarinksa, z brizgo odstranite zrak iz manšete endotrahealne cevi in izvlecite endotrahealno cevko. Po ekstubaciji skozi masko povežite 100% kisik. Podprite čeljust, po potrebi izpostavite ustne dihalne poti, nosne dihalne poti ali druge dihalne poti, da ohranite dobro spontano dihanje. Pozorno spremljajte bolnikovo dihanje in pulzni oksimeter (držite več kot 95%).
28 Ekstubacija. Takoj, ko se bolnik zbudi in začne ubogati ukaze, odstranite sesalnik z velikim nosom iz orofarinksa, z brizgo odstranite zrak iz manšete endotrahealne cevi in izvlecite endotrahealno cevko. Po ekstubaciji skozi masko povežite 100% kisik. Podprite čeljust, po potrebi izpostavite ustne dihalne poti, nosne dihalne poti ali druge dihalne poti, da ohranite dobro spontano dihanje. Pozorno spremljajte bolnikovo dihanje in pulzni oksimeter (držite več kot 95%).  29 Prestavite v enoto za oskrbo po anesteziji (sobo za okrevanje). Ko je zadeva končana in so papirji končani, prinesite nosila v operacijsko sobo in položite pacienta nanje, ne da bi segli po liniji in ne da bi izklopili monitor. Ne pozabite na kisikovo jeklenko in kisikovo masko. Vizualno opazujte bolnikovo dihanje. Med premikanjem pacienta držite prst na pulzu (kjer je to primerno), vendar uporabite transportni monitor za bolne bolnike ali v velikih kirurških primerih (na primer srčna kirurgija). Poročajte pri pooblaščeni medicinski sestri v enoti za oskrbo po anesteziji in pri anesteziologu, ki vodi enoto za oskrbo po anesteziji (v težkih primerih).
29 Prestavite v enoto za oskrbo po anesteziji (sobo za okrevanje). Ko je zadeva končana in so papirji končani, prinesite nosila v operacijsko sobo in položite pacienta nanje, ne da bi segli po liniji in ne da bi izklopili monitor. Ne pozabite na kisikovo jeklenko in kisikovo masko. Vizualno opazujte bolnikovo dihanje. Med premikanjem pacienta držite prst na pulzu (kjer je to primerno), vendar uporabite transportni monitor za bolne bolnike ali v velikih kirurških primerih (na primer srčna kirurgija). Poročajte pri pooblaščeni medicinski sestri v enoti za oskrbo po anesteziji in pri anesteziologu, ki vodi enoto za oskrbo po anesteziji (v težkih primerih).  30 Poenostavite pooperativno oskrbo. Pred odhodom poskrbite za preostalo dokumentacijo. To vključuje naročila za lajšanje bolečin (na primer morfij 2-4 mg IV PRN), naročila kisika (na primer 4 L / min nosne kanile ali 35% kisikova maska za obraz), antibiotike, naročila hrane in pijače ter pooperativne teste, kot so elektroliti in hematokrit. Poskusite ugotoviti kakršne koli posebne skrbi za svojega pacienta. Če je potrebno, se o bolnikovi družini pogovorite o trenutni klinični situaciji
30 Poenostavite pooperativno oskrbo. Pred odhodom poskrbite za preostalo dokumentacijo. To vključuje naročila za lajšanje bolečin (na primer morfij 2-4 mg IV PRN), naročila kisika (na primer 4 L / min nosne kanile ali 35% kisikova maska za obraz), antibiotike, naročila hrane in pijače ter pooperativne teste, kot so elektroliti in hematokrit. Poskusite ugotoviti kakršne koli posebne skrbi za svojega pacienta. Če je potrebno, se o bolnikovi družini pogovorite o trenutni klinični situaciji
Nasveti
- OPOMBA O DOZIRANJU DROG. Odmerki in količine, o katerih govorimo tukaj, so za tipične odrasle bolnike. Prilagoditve bodo potrebne pri pediatričnih bolnikih, oslabelih bolnikih in bolnikih z okvarjenim delovanjem ledvic, jeter, dihal ali srca. Medsebojno delovanje zdravil lahko vpliva tudi na odmerjanje.Ne pozabite, da je klinični odmerek zdravila (in čas) toliko umetnost kot znanost.
Opozorila
- Ta članek je namenjen študentom medicine. Anestezijo smejo dajati samo zdravniki z licenco ali medicinski sestri, ki so certificirani na upravnem odboru. Majhne napake lahko privedejo do smrti pacienta.